痛みはどこで感じるの? 脳のペインマトリックスと鎮痛機構
ペインマトリックス 痛みを感じる脳内ネットワーク
痛みを感じるとき、活動が盛んになる脳の領域はペインマトリックス(痛み関連脳領域)と呼ばれています。
痛みは脳のどこか一部分だけで感じ取っているものではありません。痛覚中枢と呼ぶべき場所もありません。
痛みとは、記憶、情動、理性、感覚などの情報が複雑に混ざりあった結果、生じる(合成される)個人的な体験です。
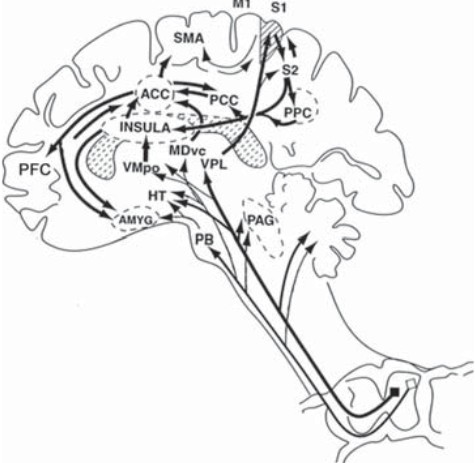
痛みの機能的脳画像診断より
ペインマトリックス
一次体性感覚野(S1)、二次体性感覚野(S2)、前帯状回(ACC)、後帯状回(PCC)、島(INSULA)、視床下部(HT)、前頭前野(PFC)、後頭頂皮質(PPC)、扁桃体(AMYG)、一次運動野(M1)、補足運動野(SMA)、中脳水道周囲灰白質(PAG)、腕傍核(PB)、視床後外側腹側核(VPL)、背内側核腹尾側部(MDvc)、腹内側核後部(VMpo)など
扁桃体と海馬
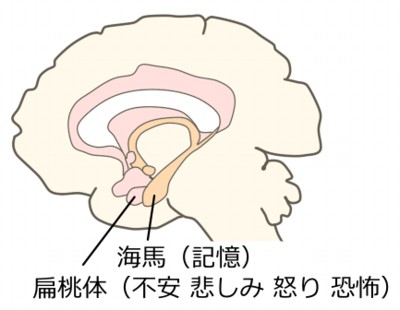
痛みを理解するには外せないのが扁桃体です。扁桃体には全身の感覚情報が流れ込んできます。その情報を海馬の記憶と照らし合わせ、有害と判定するとネガティブな情動(不安・悲しみ・怒り・恐怖)が生じます。
ネガティブな情動は視床下部などに送られてストレス反応を引き起こし、慢性的な痛みにつながります。
帯状回
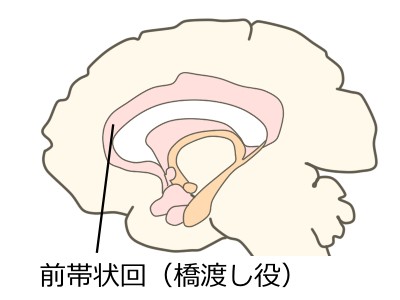
脳内ネットワークの橋渡し役で、痛みにも強く関わります。特に前帯状回は痛みとの関連が深い部位です。
島
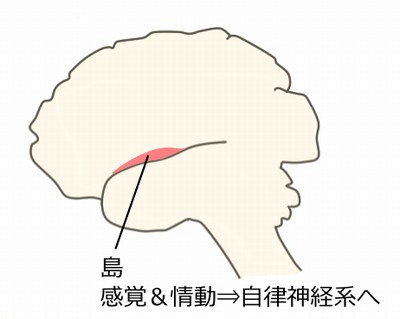
自己意識の形成に関わる島皮質ですが、体の感覚や情動に関わる情報を受け取り、それらを自律神経系に送り出すことでストレス反応にも関わっています。
前頭前野
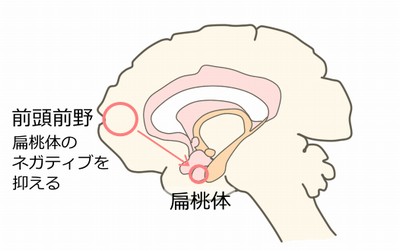
思考・判断・認知に関わるだけでなく、情動とも関わりがあります。前頭前野の中でも、背外側前頭前野(DLPFC)は扁桃体の活動を調整します。しかし、長期戦になると疲弊してしまい、抑えきれなくなる場合があります。
視床と体性感覚野
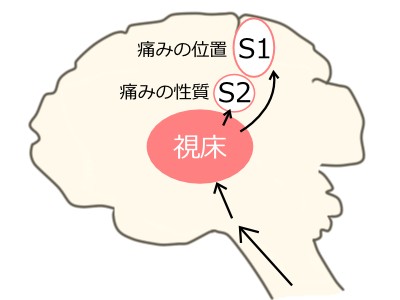
外界からの感覚情報は視床に入り、体性感覚野に送られます。体性感覚野には一次と二次があり、どこが痛むという情報は一次(S1)へ、痛みの性質・痛みにまつわる情動については二次(S2)へ送られます。
視床や一次体性感覚野は、痛みが慢性化すると活動が低下する特徴があります。
痛みを抑える 脳の鎮痛機構
私たちが実際に感じる痛みの強さは、脳の鎮痛作用とのせめぎあいによって変化します。
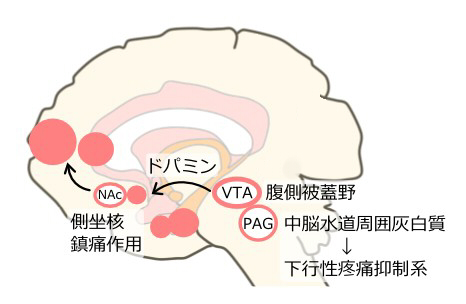
ドパミンシステム
脳に痛みの情報が入ると、腹側被蓋野から側坐核や腹側淡蒼球に向けてドパミンが放出されます。側坐核が興奮すると、複数の神経核が一斉に活性化して鎮痛作用を発揮します。このとき放出される鎮痛物質としてはβエンドルフィンが有名です。
下行性疼痛抑制系
神経の興奮が中脳水道周囲灰白質に伝わると、下行性疼痛抑制系が働き、痛みの信号が末梢神経から脊髄後角に届いたところで遮断されます。中脳水道周囲灰白質はモルヒネの作用点でもあり、強い鎮痛効果を発揮します。
痛みを知るには脳を知る必要がある
私達が普段痛みを感じないのは、気づかないうちに鎮痛作用が働いているからです。鎮痛が働かない状況になると、体に何も問題がなかったとしても痛みを感じる状態になります。例えば、線維筋痛症では体に何の異常も見つからないのに全身が痛みます。
鎮痛作用を働かせるためには、ネガティブな情動(不安・悲しみ・怒り・恐怖)を鎮めること。そして、できる範囲でいいので体を動かす習慣をつくることです。
痛みの多くは、体の物理的な損傷ではありません。体の問題(姿勢・身体負荷・老化・骨の変形・神経の圧迫等)から痛みを予測することは困難です。
しかし、脳や心に焦点を当てることで痛みを予測できる可能性が出てきています。例えば、前頭前野・扁桃体・側坐核の神経的なつながりが強い人は、痛みが慢性化しやすいという研究があります。
Corticolimbic anatomical characteristics predetermine risk for chronic pain.
痛みの治療を考えるとき、もはや脳を無視できる時代ではないようです。
当院の腰痛治療はこちら |



