腰椎椎間板ヘルニアは手術しかない?
腰椎椎間板ヘルニアとは何か
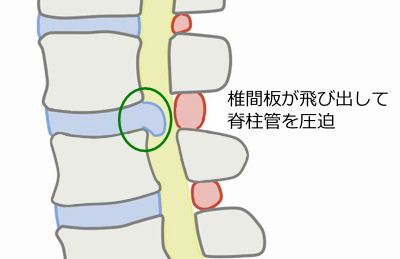
腰椎椎間板ヘルニアは一般的に、背骨の間にある椎間板というクッションがつぶれて飛び出し、神経を圧迫して痛みやしびれを引き起こすと説明されます。
昔は、ヘルニアといえば手術というイメージが強かったかもしれませんが、現在ではかなり状況が変わっています。この記事では、腰椎椎間板ヘルニアについて、情報を整理していきます。
ポイントは、
・手術に至るケースは多くはない
・画像所見=痛みではない
・診断も、手術も、総合的な判断による
主な症状
腰椎椎間板ヘルニアでは、腰痛の他、神経根が刺激されて起こる痛み(坐骨神経痛など)、神経が支配している領域での感覚異常(しびれ)や筋力低下などが特徴的です。
また、いきみ、咳、くしゃみで痛みが悪化する。座っていると症状が悪化するのも特徴的です[1]。
症状のメカニズム
椎間板が後方に飛び出して、神経を圧迫する椎間板ヘルニアですが、無症候性が非常に多いという問題があります。
無症状の人のうち、76%に椎間板ヘルニアが見つかったという論文は有名です[2]。画像所見としての椎間板ヘルニアはとてもありふれているため、ヘルニアがあっても痛みに関係しているか分からないのです。そのため、「ヘルニア=痛み」という単純な説明はされなくなりました。
現在では、椎間板ヘルニアは、炎症や血流障害などが伴うことが判明し、複合的なメカニズムで起こる疾患と考えられています[1]。
腰椎椎間板ヘルニア診療ガイドライン2021によると、腰椎椎間板ヘルニアの有病率は「おおむね1%前後」です[3]。ここからも、無症候性がいかに多いかご理解いただけると思います。
例えば、シンプルに腰痛のみで病院に行き、レントゲン・MRIを撮った結果、椎間板ヘルニアが見つかったとします。しかし、それだけではヘルニアが痛みの原因かどうかは誰にも断言できません。後から、画像所見と一致する足への放散痛などが出てきてようやく、あの腰痛はヘルニアの初期症状だったのかな、と考えられるくらいの話になります。
ここまでをまとめると、腰椎椎間板ヘルニアは、画像のみで診断されるのではなく、出ている症状を含めて総合的に判断される、ということです。
緊急性が高いもの
腰椎椎間板ヘルニアによって起こる症状の中で、緊急性の高いものを先に説明しておきます。
馬尾症候群
- 重度の腰痛
- 両側の坐骨神経痛
- 排尿障害(尿が出ない)
- 直腸障害(便失禁)
- 会陰部感覚低下(サドル麻痺)
- 性機能障害
脊髄は、腰の高さでは馬尾神経に変わります。その神経が障害されたものを馬尾症候群といいます。明らかに普通の腰痛・坐骨神経痛とは違う症状が現れる、緊急事態です[4]。
馬尾症候群では、緊急手術が必要になります。48時間以内、できれば24時間以内に手術という、時間との戦いになりますので、救急車の要請も考えられる事態です。「手術の遅延による悪影響は劇的である」[5]
重度の麻痺(筋力低下)
麻痺(筋力低下)は、神経がダメージを受けている可能性が考えられます。麻痺が重度であったり、悪化する傾向が見られる場合は早期の手術が検討されます。麻痺は手術後に残りやすいといわれていて、状況によりますが回復率は30%から75%とかなり変動します。様子見をするリスクが高くなります[5]。
先に、緊急性の高いものをご紹介しました。該当しそうな場合はご注意ください。
通常は保存療法がメインになる
一方で、腰椎椎間板ヘルニア全体で見ると、そこまで手術率が高いわけでもありません。重篤な神経症状が見られない場合は、保存療法(手術なし)が第一選択になります[6]。
自然治癒の存在
なぜ、手術を急がなくてもよいのかというと、腰椎椎間板ヘルニアの症状は、自然治癒する傾向があるからです。60~80%は6~12週間で症状が改善し、80~90%は長期(1年以上)にわたって改善します[5]。最終的に手術が必要になる人の割合は、10%未満ともいわれます[7]。
画像所見も改善傾向あり
症状だけでなく、画像所見においても時間とともに改善する傾向が知られています。物理的に飛び出した椎間板の組織が、白血球の貪食作用などによって、自然に退縮するケースがかなりあります[8]。
自然退縮率は、椎間板遊離で96%、髄核脱出で70%、椎間板突出で41%、椎間板膨隆で13%となっていて、要はひどいヘルニアの方が治りやすいのです。ヘルニアの自然退縮は3~6か月くらいで起こります[9]。
症状の改善より遅れてヘルニアの退縮が起こる、という点は興味深いところです。
手術か保存療法か?
重篤な神経症状がない場合、腰椎椎間板ヘルニアでは6~12週間の保存療法が推奨されています。
また手術は、短期的にヘルニアの症状を改善できますが、長期成績で比べると保存療法と差がなくなります[10]。急いで症状を減らす必要がある場合は手術の比重が高くなりますが、そうでなければ手術を回避できるという点は重要です。
最終的に手術に踏み切るかどうかは、画像所見の重症度で決まるのではなく、症状の重症度も含めた総合判断です。保存療法で、症状を許容範囲に抑えられるかどうかが一つの分かれ目になります。また、どこまでが許容範囲かは、患者さんそれぞれの状況によって変わってくる部分ですので、担当の医師とよく話し合うことが大切です。
この記事が参考になりましたら、SNS等で紹介していただけますと幸いです。
参考
[^1] Lumbar Disc Herniation-StatPearls
[^2] 1995 Volvo Award in clinical sciences. The diagnostic accuracy of magnetic resonance imaging, work perception, and psychosocial factors in identifying symptomatic disc herniations
[^3] 腰椎椎間板ヘルニア診療ガイドライン2021(改訂第3版)
[^4] Cauda equina syndrome: a review of the current clinical and medico-legal position
[^5] Lumbar Disc Herniation—the Significance of Symptom Duration for the Indication for Surgery
[^6] Lumbar Disc Herniation orthobullets.com
[^7] The role of conservative treatment in lumbar disc herniations: WFNS spine committee
[^8] Spontaneous Resorption of Lumbar Disc Herniation: A Narrative Review of Pathophysiology, Predictive Factors, and Clinical Decision-Making
[^9] The probability of spontaneous regression of lumbar herniated disc: a systematic review
[^10] A systematic review and meta-analysis on surgery for lumbar disc herniation: optimal timing of surgery, return to work and outcomes compared with conservative management
当院の腰痛治療はこちら |